Блокаторы бетта-адренорецепторов.
Сравнительная характеристика клинической эффективности современных антиангинальных средств

У части препаратов есть внутренняя симпатомиметическая активность (ВСМА). Они, экранируя в-адренорецепторы от действия катехоламинов, в то же время поддерживают определенный уровень активации сопряженной с рецепторами аденилатциклазы. Эти препараты в меньшей степени снижают силу и частоту сердечных сокращений, реже вызывают бронхоспазм и спазм периферических сосудов, практически не влияют… Читать ещё >
Блокаторы бетта-адренорецепторов. Сравнительная характеристика клинической эффективности современных антиангинальных средств (реферат, курсовая, диплом, контрольная)
в-адреноблокаторы (БАБ) — одна из основных групп лекарственных средств, применяемых для лечения ИБС. Это пока единственные препараты, которые снижают вероятность внезапной смерти у больных с ИБС. Кроме того, они уменьшают летальность в остром периоде инфаркта миокарда и частоту повторного инфаркта миокарда.
Основной механизм действия БАБ — обратимое связывание с в-адренорецепторами и конкурентная блокада адренергических влияний на различные органы и ткани (табл. 1.3). Именно блокада симпатических влияний лежит в основе главного благоприятного эффекта препаратов этой группы, а именно — способности снижать смертность от сердечно-сосудистых причин.
Таблица 1. Фармакологические эффекты, обусловленные блокадой в1- и в2-адренорецепторов.
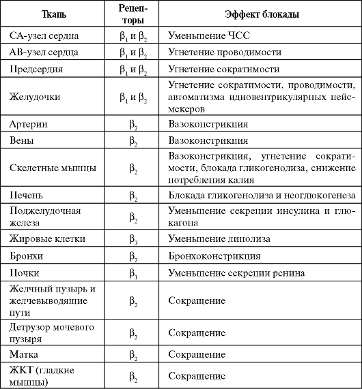

В основе фармакологической классификации БАБ лежит несколько специфических характеристик, таких как кардиоселективность — способность препаратов в терапевтических дозах избирательно блокировать в1-адренорецепторы сердца. Кардиоселективные препараты дают меньше побочных эффектов, связанных с блокадой в2-адренорецепторов (бронхоспазм, спазм периферических сосудов, повышение сократительной активности миометрия). Иногда в1-адреноблокаторы называют «кардиоселективными», но, к сожалению, кардиоселективность снижается или полностью исчезает с увеличением дозы, поэтому безопасность этих средств, например, при лечении пациентов с обструктивными заболеваниями легких относительна.
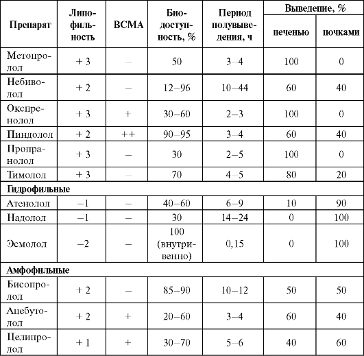
У части препаратов есть внутренняя симпатомиметическая активность (ВСМА). Они, экранируя в-адренорецепторы от действия катехоламинов, в то же время поддерживают определенный уровень активации сопряженной с рецепторами аденилатциклазы. Эти препараты в меньшей степени снижают силу и частоту сердечных сокращений, реже вызывают бронхоспазм и спазм периферических сосудов, практически не влияют на углеводный обмен и уровень липидов крови. Большое клиническое значение имеют такие свойства в-адреноблокаторов, как липои гидрофильность. На основании этого показателя БАБ разделяют на три группы: липофильные, гидрофильные и амфофильные (табл. 1.4).
Таблица 2. Некоторые фармакокинетические показатели в-адреноблокаторов.
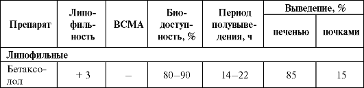
Липофильные в-адреноблокаторы (бетаксолол, метопролол, пропранолол и др.) быстро и достаточно полно (до 90%) всасываются в желудочно-кишечном тракте (ЖКТ), метаболизируются в печени (80−100%), хорошо проникают через гематоэнцефалический барьер (ГЭБ), что обусловливает развитие центральных побочных эффектов. Доза данных препаратов должна быть скорректирована у больных с заболеваниями печени, а также при одновременном назначении с лекарственными средствами — ингибиторами микросомального окисления. Риск кумуляции липофильных в-адреноблокаторов возникает при снижении кровотока через печень (пожилые пациенты, цирроз печени, венозный застой).
Гидрофильные в-адреноблокаторы (атенолол, надолол и др.) не полностью (30−70%) и неравномерно всасываются в ЖКТ. Обычно они в незначительной степени метаболизируются в печени и экскретируются почками либо в неизменном виде (40−70%), либо в виде метаболитов. Вследствие этого при их назначении следует учитывать функцию почек, и у пациентов с низкой клубочковой фильтрацией (30- 50 мл в мин) дозу препаратов необходимо уменьшать.
Гидрофильные в-адреноблокаторы проникают через гематоэнцефалический барьер хуже, чем липофильные, поэтому принято считать, что они реже вызывают побочные эффекты со стороны ЦНС.
Амфофильные в-адреноблокаторы (ацебутолол, целипролол, бисопролол), растворяющиеся как в липидах, так и в воде, имеют два основных пути элиминации из организма — печеночный метаболизм (40−60%) и почечную экскрецию (в неизмененном виде).
По-видимому, лишь липофильные в-адреноблокаторы (метопролол, пропранолол, тимолол) и амфофильный бисопролол оказывают кардиопротекторное действие независимо от наличия или отсутствия у них селективности. Эти препараты при длительном применении после инфаркта миокарда снижают смертность на 20−50%.
Особую группу представляют собой в-адреноблокаторы с вазодилатирующими свойствами. Данное свойство реализуется различными путями. Так, например, у целипролола расширение сосудов достигается за счет в2-адреномиметического действия и дополнительного прямого вазодилатирующего эффекта на гладкомышечные элементы сосудов. У небиволола, который представляет собой рацемат, в-адреноблокирующее действие реализуется за счет D-изомера (SRRR), а расширение сосудов, опосредующееся увеличением содержания ЭРФ в эндотелии сосудов, развивается за счет антагонизма Г-изомера (RSSS) с N-монометил-Г-аргинином (Г-НММБ) — конкурентным ингибитором NO-синтазы.
Действие неселективных в-адреноблокаторов на центральную гемодинамику характеризуется уменьшением сердечного выброса (как за счет уменьшения ЧСС, так и за счет кардиодепрессии), закономерным снижением АД (табл. 1.5). Периферический кровоток ухудшается из-за относительного роста периферического сосудистого сопротивления (при длительном приеме выраженность этого эффекта меньше). Кровоток в поперечно-полосатых мышцах ухудшается, мозговой кровоток не изменяется, а почечный зависит от используемого в-адреноблокатора; при лечении неселективным пропранололом — ухудшается, при лечении селективным атенололом — увеличивается и т. д. Ухудшение бронхиальной проходимости под действием в-адреноблокаторов может приводить к тяжелым расстройствам дыхания у пациентов с обструктивными болезнями легких.
Механизм антиангинального действия в-адреноблокаторов заключается в блокаде в1-адренорецепторов сердца, приводящей к уменьшению частоты и силы сердечных сокращений, а соответственно, работы сердца и кислородного запроса миокарда. Кроме того, БАБ перераспределяют коронарный кровоток в пользу ишемизированных субэндокардиальных слоев миокарда.
Показания к применению в-адреноблокаторов при ИБС.
- 1. Лечение стабильной стенокардии, начиная со II функционального класса.
- 2. Нестабильная стенокардия.
- 3. Инфаркт миокарда (острый период).
- 4. Постинфарктный период (1−3 года после инфаркта миокарда)
- 5. Желудочковые аритмии у больных ИБС.
Предпочтительнее назначать в-адреноблокаторы больным, страдающим ИБС с сопутствующими заболеваниями: артериальной гипертензией, суправентрикулярными тахикардиями, желудочковыми экстрасистолиями. Учитывая, что стабильность антиангинального эффекта в-адреноблокаторов определяется не столько силой воздействия на в1-адренорецепторы, сколько равномерностью нейрогуморальной блокады, для уверенного подавления приступов стенокардии предпочтительны препараты с длительным периодом полувыведения.
Пациентам с ИБС, перенесшим инфаркт миокарда, более целесообразно назначение липофильных в-адреноблокаторов, для которых доказана возможность снижения летальности в отдаленные сроки после ИМ, — метопролола, тимолола, пропранолола и смешанного БАБ карведилола. При этом метопролол и тимолол являются препаратами выбора у больных с неизмененной фракцией выброса левого желудочка (ФВ ЛЖ), а карведилол и метопролола сукцинат — у больных со сниженной ФВ ЛЖ.
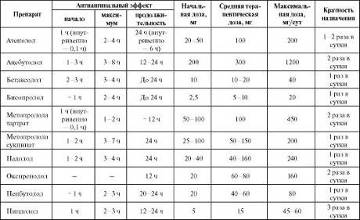
Терапию в-блокаторами начинают с минимальных суточных доз с последующим их увеличением через 4−5 сут до необходимого эффекта. Критерием достаточности дозы принято считать снижение ЧСС до 55−60 уд./мин в покое. Но при подборе доз препаратов с внутренней симпатомиметической активностью не следует ориентироваться на частоту сердечных сокращений.
Побочные эффекты в-адреноблокаторов.
- 1. Связанные с блокадой в1- адренорецепторов сердца (кардиальные ПЭ):
- * брадикардия;
- * атриовентрикулярная блокада;
- * снижение силы сердечных сокращений — кардиодепрессия;
- * гипотензия.
В меньшей степени кардиальные побочные эффекты вызывают препараты с ВСМА.
- 2. Связанные с блокадой в1- адренорецепторов гладкой мускулатуры (внекардиальные):
- * бронхоспазм;
- * спазм периферических сосудов;
- * повышение сократительной активности миометрия.
В меньшей степени внекардиальные ПЭ вызывают селективные в1- адреноблокаторы и препараты с ВСМА.
в-адреноблокаторы нарушают толерантность к глюкозе, подавляя механизмы, противодействующие гипогликемии при сахарном диабете: у лиц с сахарным диабетом 1-го типа эти препараты могут вызвать гипогликемию. Кроме того, они маскируют некоторые симптомы гипогликемии (тремор, тахикардия), не влияя при этом на характерную потливость.
Таблица 3. Рекомендуемые дозы, кратность назначения и отдельные фармакокинетические параметры в-адреноблокаторов, используемых для лечения ИБС.
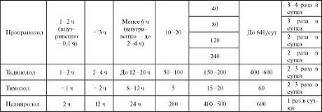
БАБ оказывают проатерогенное действие, повышая уровень триглицеридов, липопротеидов очень низкой плотности и снижая содержание липопротеидов высокой плотности. В наибольшей степени эти эффекты выражены в первые 6 мес терапии (особенно при одновременном назначении тиазидных диуретиков), а в последующем они несколько ослабевают.
Возможно развитие эректильной дисфункции у мужчин. Селективные в1-адреноблокаторы и в-адреноблокаторы с ВСМА данные побочные эффекты вызывают в меньшей степени.
Липофильные в-адреноблокаторы могут вызывать ПЭ со стороны ЦНС (слабость, апатия, сонливость, кошмарные сновидения, депрессия).
БАБ вызывают феномен «отдачи», который может развиться уже через 2−3 дня (обычно 3 мес) регулярного приема; он связан с повышением чувствительности и плотности в-адренорецепторов (ир-регуляция). Клинические проявления синдрома отдачи включают: развитие тахикардии или рецидив тахиаритмии, появление, учащение или утяжеление стенокардии, развитие инфаркта миокарда, сердцебиение, дрожь, беспокойство. Эти признаки возникают на 3−5-е сутки после прекращения приема в-адреноблокаторов и сохраняются иногда на протяжении недели и более (от 1 до 21 дней). Для профилактики этого осложнения препараты следует отменять в течение 2 недель, постепенно снижая дозу. Клиническая фармакология: избранные лекции / С. В. Оковитый, В. В. Гайворонская, А. Н. Куликов, С. Н. Шуленин. — 2009.